Craniotomia occipital
Considerações Gerais
A craniotomia occipital destina-se à exposição cirúrgica do lobo
occipital, tentorium e espaço incisural
posterior, esplênio do corpo caloso, lobo
temporal medial e posterior, tálamo posterior, átrio do ventrículo lateral e
área parieto-occipital.
Esta
abordagem versátil pode ser estendida ou combinada com a via interhemisférico
posterior,
transtentorial
ou suboccipital paramediano.
Indicações para a Abordagem
Uma craniotomia occipital é comumente usada para lesões intra e
extraaxial da região, incluindo neoplasias como metástases,
gliomas e meningiomas tentoriais, e lesões vasculares como malformações
arteriovenosas e cavernomas.
O corredor interhemisférico occipital é usado para abordar lesões parafalcinas, occipitais mediais, falcotentoriais
ou espleniais. O corredor transtentorial occipital é
usado para se aproximar da região pineal e fissura cerebelar pré-central,
espaço incisural posterior e estruturas adjacentes. Por fim, o corredor
infraoccipital é utilizado para lesões de lobos temporais mesiais
e posteriores.
Considerações pré-operatórias
Tomografia
computadorizada (TC) ou, mais comumente, Ressonância Magnética (RNM) é
realizada rotineiramente para todos os pacientes que abrigam lesões intra ou
extraxiais do lobo occipital e do tentorium. A tomografia computadorizada é
particularmente útil para tumores que têm comprometimento ósseo.
A ressonância
magnética funcional é uma opção para pacientes acometidos por lesões intraparenquimatosas
com função visual preservada. Outro fator determinante na escolha da abordagem
é o status dos seios venosos. Devido à sua natureza não invasiva, a angioRNM
com fase venosa tem sido cada vez mais utilizada para investigar a patência dos
seios venosos e avaliar o tamanho, a dominância e a colateralização
dos seios transversais.
A angiografia
de subtração digital raramente é necessária. Embolização pré-operatória do
tumor pode ajudar a minimizar a perda de sangue; no entanto, quase nunca usei
esse método para meningiomas porque a craniotomia permite a devascularização
tumoral no início da cirurgia ao longo do tentório e foice.
Se o tumor
infiltrar parcialmente a luz do seio venoso, um ecocardiograma
pré-operatório é necessário para avaliar o risco de uma embolia aérea
paradoxal. Um ecocardiograma transesofágico e doppler transtorácico podem ser
usados durante o procedimento, e o cirurgião deve ter um baixo limiar de
suspeita para embolia aérea. Finalmente, os pacientes devem ser encaminhados a
um neuroftalmologista para campimetria visual
detalhada.
O cirurgião
pode considerar o uso de mapeamento cortical e subcortical das vias visuais tanto
como o paciente “acordado”, quanto "sedado", para localização do
córtex visual e/ou radiações ópticas. Essas estratégias de mapeamento têm sido
questionadas e consideradas não confiáveis devido à falta de padronização de
estimulação e protocolos de teste, bem como possíveis problemas com a cooperação
do paciente. O mapeamento tem um papel clínico limitado porque a maioria dos
pacientes já sofre de defeitos visuais de campo no momento de sua apresentação.
Anatomia Cirúrgica
O lobo
occipital é o alvo da abordagem occipital. Tem três superfícies: laterais,
medial e basal. O limite anterolateral do lobo occipital é uma linha imaginária
feita a partir do sulco parietal-occipital, que se projeta sobre a superfície
lateral como um giro "em forma de U", chamado arco parieto-occipital,
e a incisura pré-occipital inferiormente. A lambda tem uma correlação com a
projeção do sulco parieto-occipital, mas como a sutura lambdoide inclina-se
para baixo em seu caminho para o astério, a sutura permanece atrás da junção
parieto-occipital. O sulco occipital lateral, que é um dos sulcos mais
consistentemente encontrados na superfície lateral, divide o lobo occipital em
giros occipital superiores e inferiores.
Na superfície medial do lobo occipital está o sulco calcarino, que se estende
do polo occipital em direção ao espênio do corpo
caloso e divide o lobo occipital no cuneus (parte superior) e língula (parte
inferior).
A opistrocrânio,
que é o ponto mais proeminente da bossa occipital, está localizada 3 cm
inferior à lambda e tem uma estreita correlação com a extremidade distal do
sulco calcarino. A superfície medial é claramente demarcada pelo sulco
parieto-occipital. Por último, uma linha imaginária que se estende desde a
junção do sulco parieto-occipital com o sulco calcarino medialmente, até a
incisura pré-occipital lateralmente, limita a superfície basal do lobo
occipital anteriormente. A superfície basal é atravessada por dois sulcos
longitudinais: o occipital-temporal e o colateral. O sulco colateral é um dos sulcos
mais constantes; projeta-se no corno temporal do ventrículo lateral como a
eminência colateral, e ao átrio do ventrículo lateral como o trígono colateral.
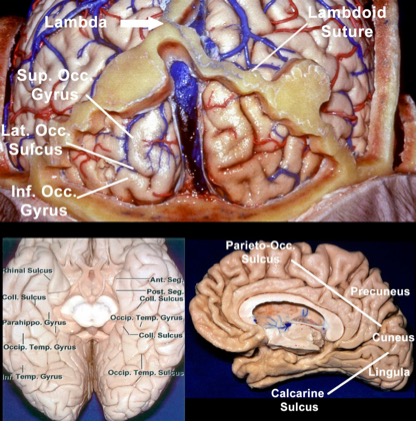
Figura
1: Superfícies laterais (imagem superior), basal (imagem inferior esquerda) e
medial (imagem inferior direita) do lobo occipital são mostradas. Observe a
relação próxima da sutura lambdoide com o limite anterolateral do lobo
occipital. O arco parieto-occipital é identificado na projeção superior do
sulco parieto-occipital. Inf.: inferior; Lat.: lateral; Occ.: occipital; Sup.: superior; Temp.: temporal
(Modificado com permissão, cortesia de AL Rhoton,
Jr). (Imagem cortesia do The Neurosurgical
Atlas).
CRANIOTOMIA
OCCIPITAL
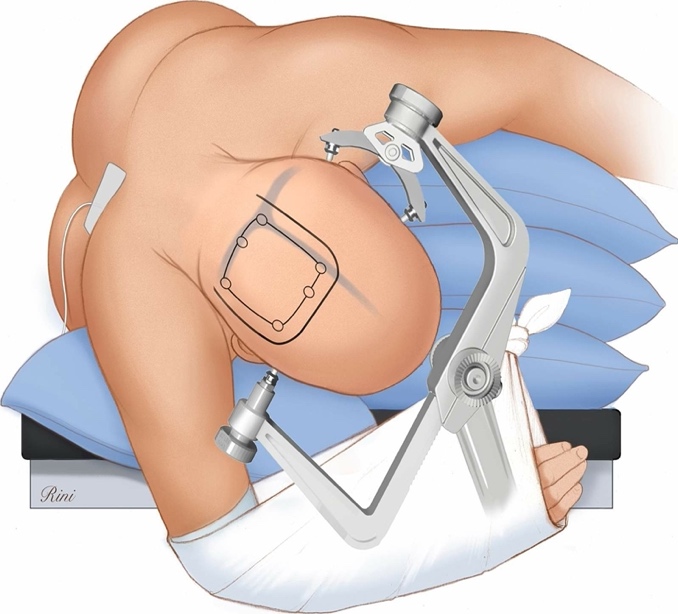
Figura 2: O paciente é
colocado na posição três-quartos prona ou em park bench. Essa posição exclui a
necessidade de colocar a cabeça do paciente em uma postura não fisiológica.
Além disso, a posição lateral permite que as lesões extra-axiais permaneçam
facilmente acessíveis no topo do campo cirúrgico. Nesta imagem, a posição três-quartos
prona permite que o lobo pendente seja mobilizado para longe da linha média
usando retração gravitacional numa via interhemisférica.
O paciente deve estar firmemente fixado à mesa, pois inclinar a mesa durante a
cirurgia pode correr o risco de deslocamento do paciente. (Imagem
cortesia do The Neurosurgical Atlas).
O
quanto a cabeça do paciente gira e inclina depende da localização exata da
lesão em relação às suturas da linha média e a lambdoide. Para lesões de
convexidade, é vantajoso inclinar a cabeça do paciente o suficiente para
colocar a lesão no ponto mais alto do campo cirúrgico. Para lesões occipitais
parafalcinas, o lado da lesão pode ser colocado na posição pendente para que a
retração da gravidade seja utilizada enquanto inclina a cabeça do paciente em
direção ao chão para que o cirurgião possa alcançar uma posição mais ergonômica
durante a microcirurgia.
Um rolo axilar apoia a axila contralateral. O ombro
ipsilateral do paciente é gentilmente puxado anteriormente e inferiormente e
protegido com esparadrapo para mantê-lo fora da zona de trabalho do cirurgião.

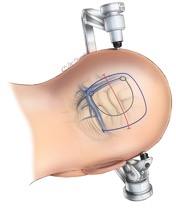
Figura 3: Vários tipos de
incisão (linear e ferradura) estão marcados nestas ilustrações. Uma incisão
transversal linear paramediana (linha vermelha) ou longitudinal (paralela ao
seio sagital superior, veja abaixo) muitas vezes proporciona ampla exposição. A
incisão em ferradura (linha azul) é convencionalmente usada para um grande
meningioma de convexidade ou glioma. Começa na linha nucal superior, inclina-se
para cima sobre a linha média, e gira lateralmente no lambda e desce até o
astério. Esta incisão é geralmente reservada para grandes lesões occipitais,
para a via transtentorial para a região pineal e para atingir a superfície tentorial do cerebelo. A craniotomia é delineada em linhas pretas. Eu uso
neuronavegação e angioRNM pré-operatórios para desenhar a craniotomia. (Imagem
cortesia do The Neurosurgical Atlas).
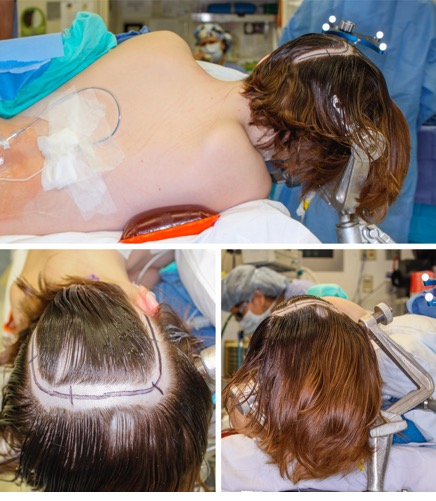
Figura 4: A incisão convencional
em ferradura está prevista para grandes lesões intraparenquimatosas e
extra-axiais. A posição do corpo e da cabeça são ilustradas. Tenho um limiar
baixo para instalar um dreno lombar para minimizar a necessidade de retração
cerebral. (Imagem cortesia do The Neurosurgical
Atlas).

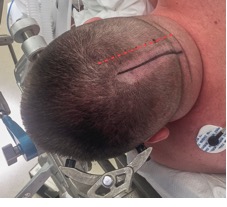
Figura 5: Incisões lineares
verticais paramedianas para lesões laterais de lobo occipital (esquerda) e para
vias interhemisféricas ou transtentoriais
(direita). A linha média é ilustrada como uma linha vermelha. (Imagem
cortesia do The Neurosurgical Atlas).

Figura 6: Para lesões de
convexidade, um orifício de trepanação é colocado sobre o osso occipital, de
acordo com a localização da lesão subjacente, de acordo com a neuronavegação.
Para lesões paramediais/interhemisféricas,
eu faço duas trepanações sobre o seio sagital superior. A identificação do seio
no início da cirurgia me ajuda a planejar o tamanho e a localização do flap
ósseo. Eu uso um dissector de penfield nº3 para afastar
generosamente a tábua interna da calvária do seio sagital superior. A drenagem
do líquor pelo dreno lombar mobiliza a parede do seio
e a dura para longe do osso, evitando assim sua lesão pela fresa. Se a parede
do seio for aderente, um terceiro orifício de trepanação deve ser colocado;
todos os orifícios de trepanação devem estar relativamente em continuidade
dentro do espaço peridural. O último corte ósseo deve ser feito sobre o seio
venoso. Esta manobra permite a elevação rápida do retalho ósseo se ocorrer
lesão no seio. (Imagem cortesia do The Neurosurgical
Atlas).
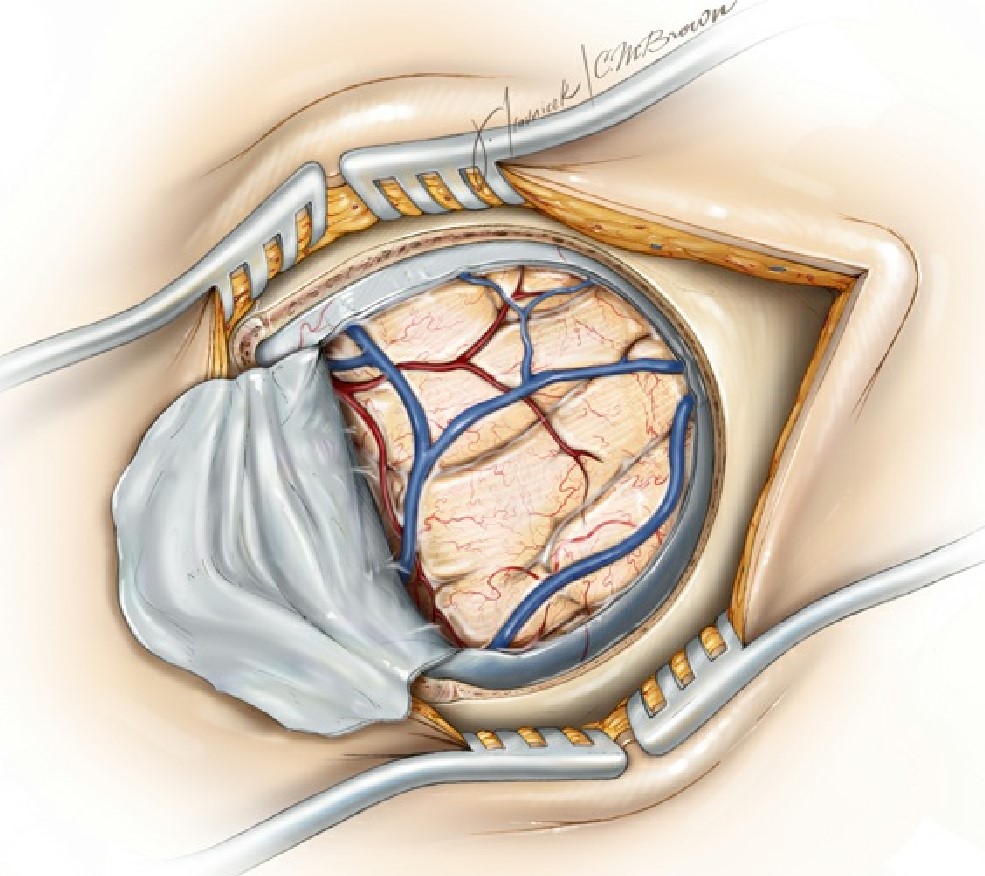
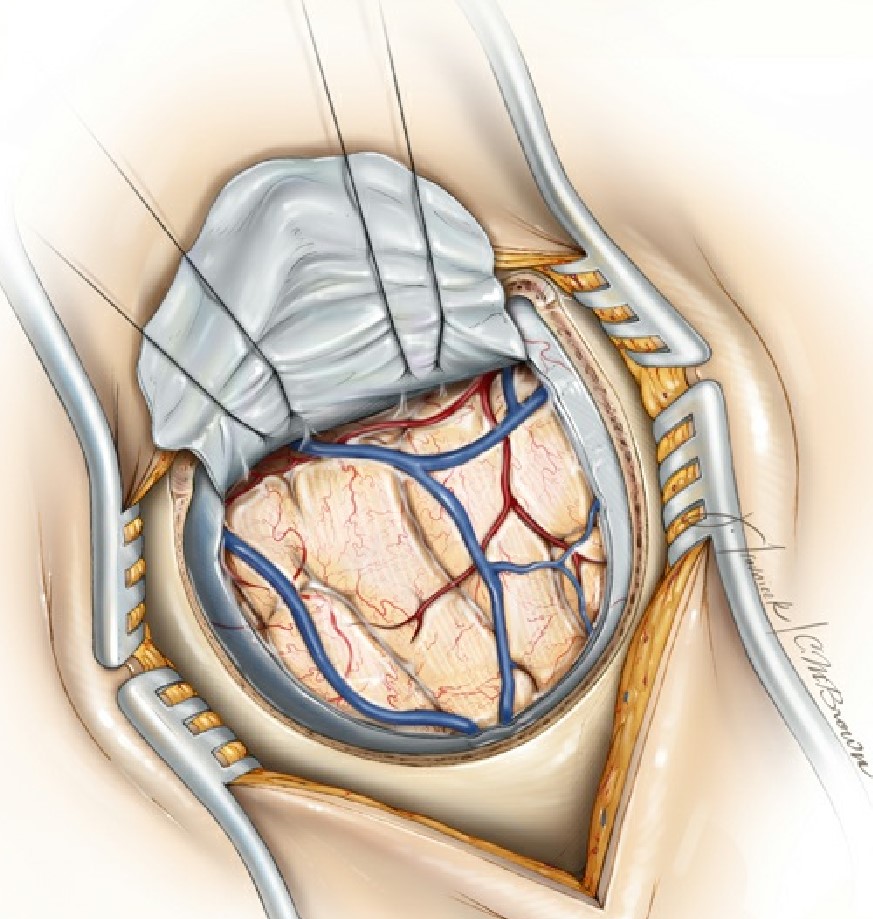
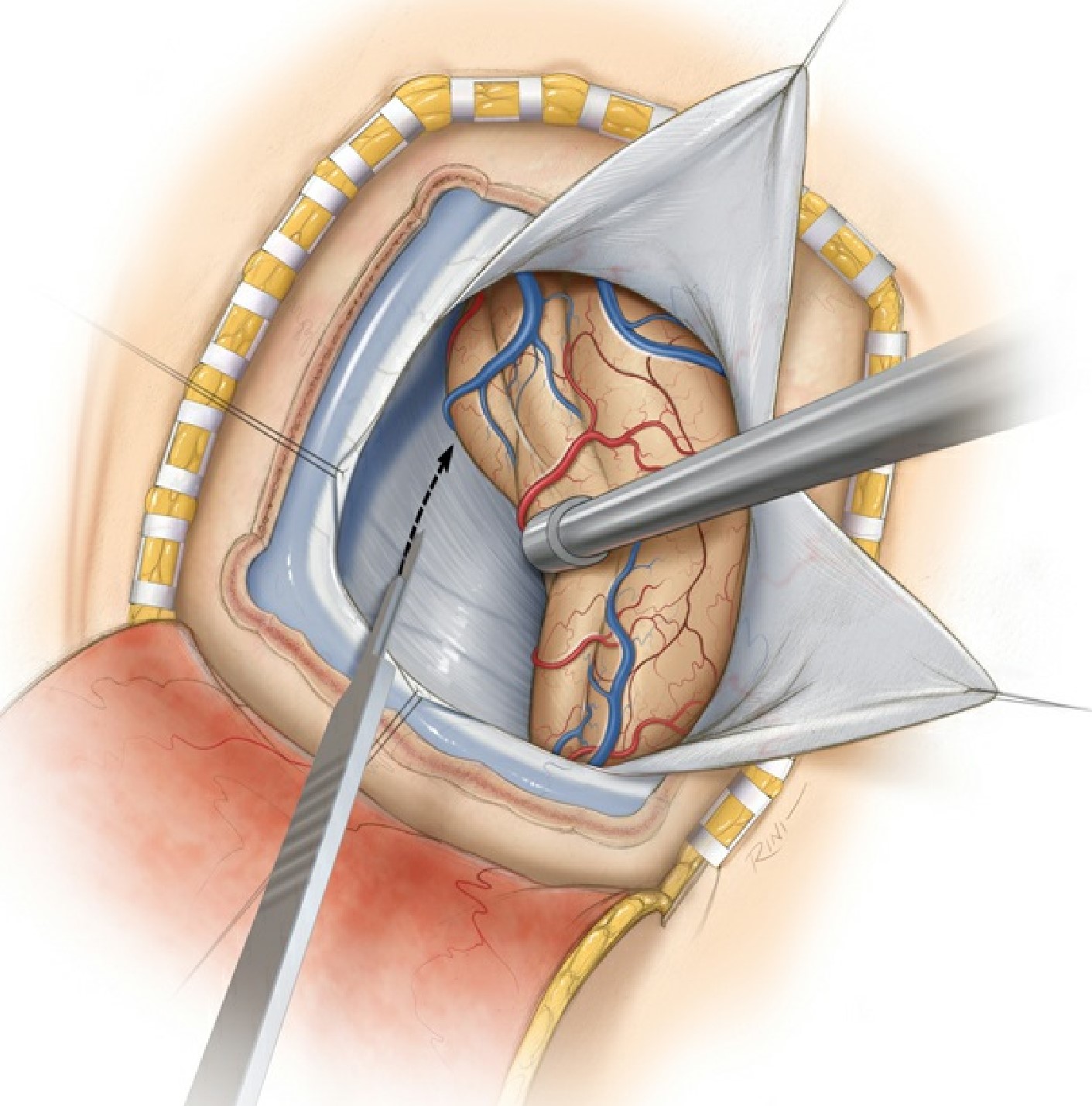
Figura 7: Para lesões da convexidade
ou intraparenquimatosas, a dura é aberta em cruz ou curvilínea com base no seio
venoso dural(es) (esquerda). Se pretendo alcançar o espaço interhemisférico, a
dura é aberta em de forma curvilínea centrada sobre o seio sagital superior
(meio), enquanto para a região pineal ou superfície occipital basal (inferior),
abro a dura em cruz, centrada sobre os seios sagital e transversais. (Imagem
cortesia do The Neurosurgical Atlas).

Figura 8: O espaço interhemisférico é, em sua maioria,
desprovido de veias de ponte parasagittal neste nível
e pode ser facilmente introduzido. Coloco suturas de retração dentro do foice
superior e gentilmente mobilizar e girar o seio sagital superior, expandindo
assim o corredor operacional e ângulos de trabalho dentro do espaço
interhemisférico. Para chegar ao espaço infraoccipital, a superfície occipital
basal é cuidadosamente verificada para a presença de veias de ponte no caminho
para os seios de tentorium e tentorial.
Prefiro retração dinâmica, especialmente para a via occipital interhemisférica porque a retração inadequada pode levar a
déficits visuais de campo. A drenagem lombar de fluido cefalorraquidiano
proporciona uma mobilização precoce do hemisfério para longe da linha média e
foice. (Imagem cortesia do The Neurosurgical
Atlas).
Os seios
venosos (sagital superior/transversal, e tórcula)
devem ser expostos para a realização de uma via infraoccipital supratentorial
na superfície basal do lobo occipital ou uma abordagem transtentorial occipital
à região pineal. Após a elevação do flap ósseo, o sangramento leve a moderado
da parede do seio pode ser controlado com Gelfoam ou Surgicel. Este último é deixado no lugar intocado durante o
fechamento.
O cirurgião deve tomar cuidado
as grandes veias de drenagem, que no lobo occipital são encontradas
lateralmente e fora da zona de trabalho do cirurgião ao se aproximar do seio
transversal. Ocasionalmente, uma pequena veia de drenagem deve ser sacrificada.
A maior parte da área exposta é desprovida de veias de ponte.
Fechamento
Uma vez que a
patologia é tratada, a hemostasia é alcançada e a atenção do cirurgião se volta
para o fechamento. Se o ventrículo foi aberto, um cateter ventricular pode ser
colocado para retirar detritos dentro dos ventrículos durante o pós-operatório
imediato.
Rotineiramente
não fecho a dura de forma hermética para craniotomias supratentoriais. Evito
usar substitutos de dura devido ao risco de inflamação asséptica ou infecção.
Um dreno subgaleal não é colocado e o couro cabeludo é fechado da forma padrão.
As bordas da pele são cuidadosamente aproximadas e não estranguladas usando
suturas absorvíveis.
Considerações
pós-operatórias
O paciente é
observado na unidade de terapia intensiva por 1 a 2 dias e depois transferido
para a enfermaria.
Este artigo é uma tradução do artigo Occipital Craniotomy, do site The Neurosurgical Atlas. Agradecemos imensamente a contribuição do Dr Aaron
Cohen Gadol. As lindas imagens de dissecções
anatômicas disponíveis são da The Rhoton Collection®. Todos
os créditos das imagens são da Courtesy of the Rhoton
Collection, American Association of Neurological Surgeons (AANS)/Neurosurgical
Research and Education Foundation (NREF).